कोलोस्टॉमी
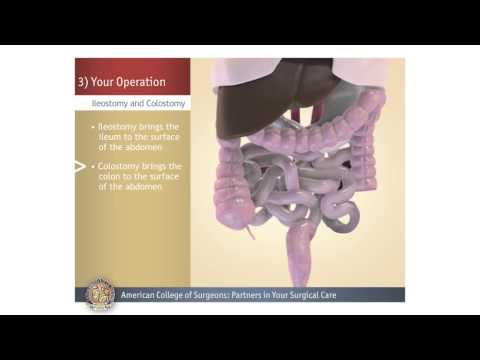
कोलोस्टॉमी एक शल्य प्रक्रिया है जो पेट की दीवार में बने एक उद्घाटन (रंध्र) के माध्यम से बड़ी आंत के एक छोर को बाहर लाती है। आंतों के माध्यम से चलने वाले मल रंध्र के माध्यम से पेट से जुड़े बैग में निकल जाते हैं।
प्रक्रिया आमतौर पर निम्नलिखित के बाद की जाती है:
- आंत्र उच्छेदन
- आंत में चोट
कोलोस्टॉमी अल्पकालिक या स्थायी हो सकता है।
कोलोस्टॉमी तब की जाती है जब आप सामान्य एनेस्थीसिया (नींद और दर्द रहित) के अधीन होते हैं। यह या तो पेट में बड़े सर्जिकल कट या छोटे कैमरे और कई छोटे कट (लैप्रोस्कोपी) के साथ किया जा सकता है।
उपयोग किए जाने वाले दृष्टिकोण का प्रकार इस बात पर निर्भर करता है कि अन्य प्रक्रिया को क्या करने की आवश्यकता है। सर्जिकल कट आमतौर पर पेट के बीच में बनाया जाता है। आवश्यकतानुसार आंत्र का उच्छेदन या मरम्मत किया जाता है।
कोलोस्टॉमी के लिए, स्वस्थ बृहदान्त्र के एक छोर को पेट की दीवार में बने एक उद्घाटन के माध्यम से बाहर लाया जाता है, आमतौर पर बाईं ओर। आंत्र के किनारों को खोलने की त्वचा से सिला जाता है। इस उद्घाटन को रंध्र कहा जाता है। स्टोमा उपकरण नामक एक थैला उद्घाटन के चारों ओर रखा जाता है ताकि मल निकल सके।
आपका कोलोस्टॉमी अल्पकालिक हो सकता है। यदि आपकी बड़ी आंत के हिस्से की सर्जरी हुई है, तो एक कोलोस्टॉमी आपके ठीक होने के दौरान आपकी आंत के दूसरे हिस्से को आराम करने की अनुमति देता है। एक बार जब आपका शरीर पहली सर्जरी से पूरी तरह से ठीक हो जाता है, तो आपको बड़ी आंत के सिरों को फिर से जोड़ने के लिए एक और सर्जरी करनी होगी। यह आमतौर पर 12 सप्ताह के बाद किया जाता है।
कोलोस्टॉमी किए जाने के कारणों में शामिल हैं:
- पेट का संक्रमण, जैसे कि छिद्रित डायवर्टीकुलिटिस या फोड़ा।
- बृहदान्त्र या मलाशय में चोट (उदाहरण के लिए, एक बंदूक की गोली का घाव)।
- बड़ी आंत का आंशिक या पूर्ण रुकावट (आंतों में रुकावट)।
- रेक्टल या कोलन कैंसर।
- पेरिनेम में घाव या नालव्रण। गुदा और योनी (महिला) या गुदा और अंडकोश (पुरुष) के बीच का क्षेत्र।
सामान्य तौर पर संज्ञाहरण और सर्जरी के जोखिमों में शामिल हैं:
- दवाओं के प्रति प्रतिक्रिया, सांस लेने में समस्या
- रक्तस्राव, रक्त के थक्के, संक्रमण
कोलोस्टॉमी के जोखिमों में शामिल हैं:
- आपके पेट के अंदर खून बह रहा है
- आस-पास के अंगों को नुकसान
- सर्जिकल कट के स्थल पर एक हर्निया का विकास
- आंत्र रंध्र के माध्यम से जितना चाहिए उससे अधिक बाहर निकलता है (बृहदांत्रशोथ का आगे बढ़ना)
- कोलोस्टॉमी उद्घाटन (रंध्र) का संकुचन या रुकावट
- पेट में निशान ऊतक बनते हैं और आंतों में रुकावट पैदा करते हैं
- त्वचा की जलन
- घाव खुल रहा है breaking
आप 3 से 7 दिनों तक अस्पताल में रहेंगे। यदि आपका कोलोस्टॉमी एक आपातकालीन प्रक्रिया के रूप में किया गया था तो आपको अधिक समय तक रहना पड़ सकता है।
आपको धीरे-धीरे अपने सामान्य आहार पर वापस जाने की अनुमति होगी:
- उसी दिन आपकी सर्जरी के रूप में, आप अपनी प्यास को कम करने के लिए बर्फ के चिप्स को चूसने में सक्षम हो सकते हैं।
- अगले दिन तक, आपको संभवतः स्पष्ट तरल पदार्थ पीने की अनुमति दी जाएगी।
- जैसे-जैसे आपकी आंतें फिर से काम करना शुरू करेंगी, गाढ़ा तरल पदार्थ और फिर नरम खाद्य पदार्थ जोड़े जाएंगे। आप सर्जरी के बाद 2 दिनों के भीतर सामान्य रूप से खा सकते हैं।
कोलोस्टॉमी मल (मल) को कोलोस्टॉमी बैग में कोलन से निकाल देता है। कोलोस्टॉमी मल अक्सर सामान्य रूप से पारित मल की तुलना में नरम और अधिक तरल होता है। मल की बनावट इस बात पर निर्भर करती है कि कोलोस्टॉमी बनाने के लिए आंत के किस हिस्से का उपयोग किया गया था।
आपके अस्पताल से रिहा होने से पहले, एक ओस्टोमी नर्स आपको आहार और आपके कोलोस्टॉमी की देखभाल के बारे में सिखाएगी।
आंतों का उद्घाटन - रंध्र निर्माण; आंत्र सर्जरी - कोलोस्टॉमी निर्माण; कोलेक्टॉमी - कोलोस्टॉमी; कोलन कैंसर - कोलोस्टॉमी; रेक्टल कैंसर - कोलोस्टॉमी; डायवर्टीकुलिटिस - कोलोस्टोमी
- बड़ी आंत का उच्छेदन - निर्वहन
 कोलोस्टॉमी - श्रृंखला
कोलोस्टॉमी - श्रृंखला
एल्बर्स बीजे, लैमन डीजे। कोलन रिपेयर/कोलोस्टॉमी निर्माण। इन: बग्गीश एमएस, कर्रम एमएम, एड। पेल्विक एनाटॉमी और गायनोकोलॉजिकल सर्जरी का एटलस. चौथा संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; २०१६: अध्याय ९९।
महमूद एनएन, ब्लेयर जेआईएस, आरोन सीबी, पॉलसन ईसी, शनमुगन एस, फ्राई आरडी। बृहदान्त्र और मलाशय। इन: टाउनसेंड सीएम जूनियर, ब्यूचैम्प आरडी, एवर्स बीएम, मैटॉक्स केएल, एड। सबिस्टन टेक्स्टबुक ऑफ़ सर्जरी: द बायोलॉजिकल बेसिस ऑफ़ मॉडर्न सर्जिकल प्रैक्टिस. 20वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; 2017: अध्याय 51।
रस ए जे, डेलाने सीपी। गुदा का बाहर आ जाना। इन: फ़ाज़ियो द लेट वीडब्ल्यू, चर्च जेएम, डेलाने सीपी, किरण आरपी, एड। कोलन और रेक्टल सर्जरी में वर्तमान थेरेपी. तीसरा संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; 2017:अध्याय 22

