विल्म्स ट्यूमर
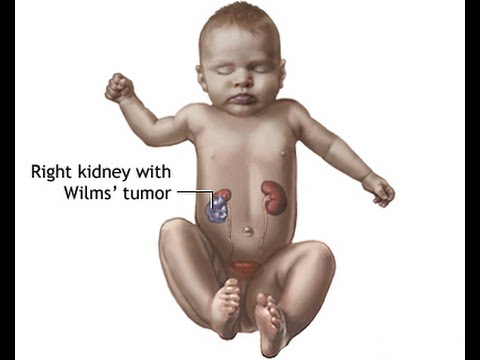
विल्म्स ट्यूमर (डब्ल्यूटी) एक प्रकार का किडनी कैंसर है जो बच्चों में होता है।
WT बचपन के किडनी कैंसर का सबसे आम रूप है। अधिकांश बच्चों में इस ट्यूमर का सही कारण अज्ञात है।
आंख की एक लापता आईरिस (एनिरिडिया) एक जन्म दोष है जो कभी-कभी WT से जुड़ा होता है। इस प्रकार के किडनी कैंसर से जुड़े अन्य जन्म दोषों में कुछ मूत्र पथ की समस्याएं और शरीर के एक तरफ की सूजन शामिल है, जिसे हेमीहाइपरट्रॉफी कहा जाता है।
यह कुछ भाई-बहनों और जुड़वा बच्चों में अधिक आम है, जो एक संभावित आनुवंशिक कारण का सुझाव देता है।
यह रोग लगभग 3 वर्ष की आयु के बच्चों में सबसे अधिक बार होता है। 90% से अधिक मामलों का निदान 10 वर्ष की आयु से पहले किया जाता है। दुर्लभ मामलों में, यह 15 वर्ष से अधिक उम्र के बच्चों और वयस्कों में देखा जाता है।
लक्षणों में निम्न में से कोई भी शामिल हो सकता है:
- पेट में दर्द
- असामान्य मूत्र रंग
- कब्ज़
- बुखार
- सामान्य बेचैनी या बेचैनी (अस्वस्थता)
- उच्च रक्तचाप
- शरीर के केवल एक तरफ वृद्धि हुई वृद्धि
- भूख में कमी
- समुद्री बीमारी और उल्टी
- पेट में सूजन (पेट की हर्निया या मास)
- पसीना आना (रात में)
- मूत्र में रक्त (हेमट्यूरिया)
स्वास्थ्य देखभाल प्रदाता एक शारीरिक परीक्षा करेगा और आपके बच्चे के लक्षणों और चिकित्सा इतिहास के बारे में प्रश्न पूछेगा। आपसे पूछा जाएगा कि क्या आपके पास कैंसर का पारिवारिक इतिहास है।
एक शारीरिक परीक्षा पेट का द्रव्यमान दिखा सकती है। उच्च रक्तचाप भी मौजूद हो सकता है।
टेस्ट में शामिल हैं:
- पेट का अल्ट्रासाउंड
- पेट का एक्स-रे
- बन
- छाती का एक्स-रे या सीटी स्कैन
- पूर्ण रक्त गणना (सीबीसी), एनीमिया दिखा सकती है
- क्रिएटिनिन
- क्रिएटिनिन निकासी
- कंट्रास्ट के साथ पेट का सीटी स्कैन
- एमआरआई
- अंतःशिरा पाइलोग्राम
- एमआर एंजियोग्राफी (एमआरए)
- मूत्र-विश्लेषण
- क्षारीय फॉस्फेट
- कैल्शियम
- ट्रांसएमिनेस (यकृत एंजाइम)
ट्यूमर फैल गया है या नहीं यह निर्धारित करने के लिए आवश्यक अन्य परीक्षणों में शामिल हो सकते हैं:
- इकोकार्डियोग्राम
- फेफड़े का स्कैन
- पालतू की जांच
- बायोप्सी
यदि आपके बच्चे को WT का निदान किया गया है, तो बच्चे के पेट क्षेत्र पर जोर या धक्का न दें। ट्यूमर साइट पर चोट से बचने के लिए नहाने और संभालने के दौरान सावधानी बरतें।
उपचार में पहला कदम ट्यूमर को चरणबद्ध करना है। स्टेजिंग प्रदाता को यह निर्धारित करने में मदद करती है कि कैंसर कितनी दूर तक फैल गया है और सर्वोत्तम उपचार की योजना बना सकता है। ट्यूमर को जल्द से जल्द हटाने के लिए सर्जरी की योजना है। यदि ट्यूमर फैल गया है तो आसपास के ऊतकों और अंगों को भी निकालना पड़ सकता है।
विकिरण चिकित्सा और कीमोथेरेपी अक्सर ट्यूमर के चरण के आधार पर सर्जरी के बाद शुरू की जाएगी।
सर्जरी से पहले दी जाने वाली कीमोथेरेपी जटिलताओं को रोकने में भी कारगर है।
जिन बच्चों का ट्यूमर नहीं फैला है, उनके उचित उपचार से ठीक होने की दर 90% है। 2 साल से कम उम्र के बच्चों में भी रोग का निदान बेहतर है।
ट्यूमर काफी बड़ा हो सकता है, लेकिन आमतौर पर स्वयं संलग्न रहता है। ट्यूमर का फेफड़ों, लिम्फ नोड्स, लीवर, हड्डी या मस्तिष्क में फैल जाना सबसे चिंताजनक जटिलता है।
ट्यूमर या उसके उपचार के परिणामस्वरूप उच्च रक्तचाप और गुर्दे की क्षति हो सकती है।
दोनों किडनी से WT हटाने से किडनी की कार्यप्रणाली प्रभावित हो सकती है।
WT के दीर्घकालिक उपचार की अन्य संभावित जटिलताओं में शामिल हो सकते हैं:
- दिल की धड़कन रुकना
- शरीर में कहीं और द्वितीयक कैंसर जो पहले कैंसर के उपचार के बाद विकसित होता है
- छोटा कद
अपने बच्चे के प्रदाता को कॉल करें यदि:
- आपको अपने बच्चे के पेट में गांठ, पेशाब में खून या WT के अन्य लक्षण दिखाई देते हैं।
- इस स्थिति के लिए आपके बच्चे का इलाज किया जा रहा है और लक्षण बदतर हो जाते हैं या नए लक्षण विकसित होते हैं, मुख्यतः खांसी, सीने में दर्द, वजन कम होना, या लगातार बुखार।
WT के लिए एक ज्ञात उच्च जोखिम वाले बच्चों के लिए, गुर्दे के अल्ट्रासाउंड या प्रसवपूर्व आनुवंशिक विश्लेषण का उपयोग करके स्क्रीनिंग का सुझाव दिया जा सकता है।
नेफ्रोब्लास्टोमा; गुर्दा ट्यूमर - विल्म्स
 गुर्दा शरीर रचना
गुर्दा शरीर रचना विल्म्स ट्यूमर
विल्म्स ट्यूमर
राष्ट्रीय कैंसर संस्थान की वेबसाइट। विल्म्स ट्यूमर और अन्य बचपन के किडनी ट्यूमर उपचार (पीडीक्यू) - स्वास्थ्य पेशेवर संस्करण। www.cancer.gov/types/kidney/hp/wilms-treatment-pdq. 8 जून, 2020 को अपडेट किया गया। 5 अगस्त, 2020 को एक्सेस किया गया।
रिची एमएल, कॉस्ट एनजी, शेमबर्गर आरसी। बाल चिकित्सा मूत्र संबंधी ऑन्कोलॉजी: गुर्दे और अधिवृक्क। इन: पार्टिन एडब्ल्यू, डमोचोव्स्की आरआर, कावौसी एलआर, पीटर्स सीए, एड। कैम्पबेल-वाल्श-वेन यूरोलॉजी. 12वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; 2021: अध्याय 53।
वीस आरएच, जैम्स ईए, हू एसएल। गुर्दे का कैंसर। इन: यू एएसएल, चेर्टो जीएम, लुयक्क्स वीए, मार्सडेन पीए, स्कोरेकी के, ताल मेगावाट, एड। ब्रेनर और रेक्टर की किडनी. 11वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; २०२०: अध्याय ४१।

