आघात

स्ट्रोक तब होता है जब मस्तिष्क के एक हिस्से में रक्त का प्रवाह रुक जाता है। एक स्ट्रोक को कभी-कभी "ब्रेन अटैक" कहा जाता है।
यदि रक्त प्रवाह कुछ सेकंड से अधिक समय तक बंद रहता है, तो मस्तिष्क को पोषक तत्व और ऑक्सीजन नहीं मिल पाता है। मस्तिष्क की कोशिकाएं मर सकती हैं, जिससे स्थायी क्षति हो सकती है।
मस्तिष्क के अंदर रक्त वाहिका फटने से सिर के अंदर रक्तस्राव होने पर स्ट्रोक भी हो सकता है।
स्ट्रोक के दो प्रमुख प्रकार हैं:
- इस्कीमिक आघात
- रक्तस्रावी स्ट्रोक
इस्केमिक स्ट्रोक तब होता है जब मस्तिष्क को रक्त की आपूर्ति करने वाली रक्त वाहिका रक्त के थक्के द्वारा अवरुद्ध हो जाती है।यह दो तरह से हो सकता है:
- एक धमनी में एक थक्का बन सकता है जो पहले से ही बहुत संकीर्ण है। इसे थ्रोम्बोटिक स्ट्रोक कहा जाता है.
- थक्का मस्तिष्क की रक्त वाहिकाओं में किसी अन्य स्थान से या शरीर के किसी अन्य भाग से टूट सकता है और मस्तिष्क तक जा सकता है। इसे सेरेब्रल एम्बोलिज्म या एम्बोलिक स्ट्रोक कहा जाता है।
इस्केमिक स्ट्रोक प्लाक नामक एक चिपचिपे पदार्थ के कारण भी हो सकता है जो धमनियों को बंद कर सकता है।
रक्तस्रावी स्ट्रोक तब होता है जब मस्तिष्क के हिस्से में रक्त वाहिका कमजोर हो जाती है और फट जाती है। इससे दिमाग में खून का रिसाव होने लगता है। कुछ लोगों के मस्तिष्क की रक्त वाहिकाओं में दोष होते हैं जो इसकी अधिक संभावना बनाते हैं। इन दोषों में शामिल हो सकते हैं:
- एन्यूरिज्म (रक्त वाहिका की दीवार में कमजोर क्षेत्र जिसके कारण रक्त वाहिका फूल जाती है या बाहर निकल जाती है)
- धमनीविस्फार विकृति (एवीएम; धमनियों और नसों के बीच असामान्य संबंध)
- सेरेब्रल अमाइलॉइड एंजियोपैथी (सीएए; ऐसी स्थिति जिसमें अमाइलॉइड नामक प्रोटीन मस्तिष्क में धमनियों की दीवारों पर बनता है)
रक्तस्रावी स्ट्रोक तब भी हो सकता है जब कोई व्यक्ति रक्त को पतला करने वाली दवा ले रहा हो, जैसे कि वार्फरिन (कौमडिन)। बहुत अधिक रक्तचाप के कारण रक्त वाहिकाएं फट सकती हैं, जिससे रक्तस्रावी स्ट्रोक हो सकता है।
एक इस्केमिक स्ट्रोक रक्तस्राव विकसित कर सकता है और रक्तस्रावी स्ट्रोक बन सकता है।
उच्च रक्तचाप स्ट्रोक के लिए मुख्य जोखिम कारक है। अन्य प्रमुख जोखिम कारक हैं:
- अनियमित दिल की धड़कन, जिसे आलिंद फिब्रिलेशन कहा जाता है
- मधुमेह
- स्ट्रोक का पारिवारिक इतिहास
- पुरुष होना
- उच्च कोलेस्ट्रॉल
- बढ़ती उम्र, खासकर 55 साल की उम्र के बाद
- जातीयता (अफ्रीकी अमेरिकियों के स्ट्रोक से मरने की अधिक संभावना है)
- मोटापा
- पूर्व स्ट्रोक या क्षणिक इस्केमिक हमले का इतिहास (तब होता है जब मस्तिष्क के एक हिस्से में रक्त का प्रवाह थोड़े समय के लिए रुक जाता है)
स्ट्रोक का जोखिम भी अधिक होता है:
- जिन लोगों को हृदय रोग है या उनके पैरों में रक्त का प्रवाह संकुचित धमनियों के कारण होता है
- धूम्रपान, शराब का अत्यधिक उपयोग, मनोरंजक दवाओं का उपयोग, उच्च वसा वाले आहार और व्यायाम की कमी जैसी अस्वास्थ्यकर जीवनशैली की आदतें रखने वाले लोग
- जो महिलाएं गर्भनिरोधक गोलियां लेती हैं (विशेषकर वे जो धूम्रपान करती हैं और 35 वर्ष से अधिक उम्र की हैं)
- गर्भवती महिलाओं को गर्भवती होने पर जोखिम बढ़ जाता है
- हार्मोन रिप्लेसमेंट थेरेपी लेने वाली महिलाएं
- पेटेंट फोरामेन ओवले (पीएफओ), दिल के बाएं और दाएं अटरिया (ऊपरी कक्ष) के बीच एक छेद
स्ट्रोक के लक्षण इस बात पर निर्भर करते हैं कि मस्तिष्क का कौन सा हिस्सा क्षतिग्रस्त है। कुछ मामलों में, एक व्यक्ति को पता नहीं चल सकता है कि स्ट्रोक हुआ है।
ज्यादातर समय, लक्षण अचानक और बिना किसी चेतावनी के विकसित होते हैं। लेकिन लक्षण पहले या दो दिन के लिए चालू और बंद हो सकते हैं। लक्षण आमतौर पर सबसे गंभीर होते हैं जब स्ट्रोक पहली बार होता है, लेकिन वे धीरे-धीरे खराब हो सकते हैं।
मस्तिष्क में रक्तस्राव के कारण स्ट्रोक होने पर सिरदर्द हो सकता है। सिरदर्द:
- अचानक शुरू होता है और गंभीर हो सकता है
- जब आप फ्लैट लेटे हों तो और भी बुरा हो सकता है
- आपको नींद से जगाता है
- जब आप पोजीशन बदलते हैं या जब आप झुकते हैं, खिंचाव करते हैं, या खांसते हैं तो स्थिति और खराब हो जाती है
अन्य लक्षण इस बात पर निर्भर करते हैं कि स्ट्रोक कितना गंभीर है, और मस्तिष्क का कौन सा हिस्सा प्रभावित होता है। लक्षणों में शामिल हो सकते हैं:
- सतर्कता में बदलाव (नींद, बेहोशी और कोमा सहित)
- सुनने या स्वाद में बदलाव
- परिवर्तन जो स्पर्श और दर्द, दबाव या विभिन्न तापमानों को महसूस करने की क्षमता को प्रभावित करते हैं
- भ्रम या स्मृति हानि
- निगलने में समस्या
- लिखने या पढ़ने में समस्या
- चक्कर आना या आंदोलन की असामान्य भावना (चक्कर आना)
- दृष्टि की समस्याएं, जैसे कम दृष्टि, दोहरी दृष्टि, या दृष्टि की कुल हानि
- मूत्राशय या आंतों पर नियंत्रण की कमी
- संतुलन या समन्वय का नुकसान, या चलने में परेशानी
- चेहरे, हाथ या पैर में मांसपेशियों में कमजोरी (आमतौर पर सिर्फ एक तरफ)
- शरीर के एक तरफ सुन्नपन या झुनझुनी
- व्यक्तित्व, मनोदशा, या भावनात्मक परिवर्तन
- दूसरों को बोलने या समझने में परेशानी जो बोल रहे हैं
डॉक्टर एक शारीरिक परीक्षा करेंगे:
- दृष्टि, गति, भावना, सजगता, समझ और बोलने से संबंधित समस्याओं की जाँच करें। आपका डॉक्टर और नर्स समय के साथ इस परीक्षा को दोहराएंगे यह देखने के लिए कि आपका स्ट्रोक खराब हो रहा है या सुधार हो रहा है।
- एक असामान्य ध्वनि के लिए स्टेथोस्कोप के साथ गर्दन में कैरोटिड धमनियों को सुनें, जिसे ब्रिट कहा जाता है, जो असामान्य रक्त प्रवाह के कारण होता है।
- उच्च रक्तचाप की जाँच करें।
स्ट्रोक के प्रकार, स्थान और कारण का पता लगाने और अन्य समस्याओं को दूर करने के लिए आपके पास निम्नलिखित परीक्षण हो सकते हैं:
- खून बह रहा है या नहीं यह निर्धारित करने के लिए मस्तिष्क का सीटी स्कैन
- मस्तिष्क का एमआरआई स्ट्रोक का स्थान निर्धारित करने के लिए
- अवरुद्ध या खून बहने वाली रक्त वाहिका को देखने के लिए सिर का एंजियोग्राम
- कैरोटिड डुप्लेक्स (अल्ट्रासाउंड) यह देखने के लिए कि क्या आपकी गर्दन में कैरोटिड धमनियां संकुचित हो गई हैं
- इकोकार्डियोग्राम यह देखने के लिए कि क्या स्ट्रोक हृदय से रक्त के थक्के के कारण हो सकता है
- मस्तिष्क में असामान्य रक्त वाहिकाओं की जांच के लिए चुंबकीय अनुनाद एंजियोग्राफी (एमआरए) या सीटी एंजियोग्राफी
अन्य परीक्षणों में शामिल हैं:
- रक्त परीक्षण
- इलेक्ट्रोएन्सेफलोग्राम (ईईजी) यह निर्धारित करने के लिए कि क्या दौरे पड़ रहे हैं
- इलेक्ट्रोकार्डियोग्राम (ईसीजी) और हृदय ताल निगरानी
एक स्ट्रोक एक चिकित्सा आपात स्थिति है। त्वरित उपचार की जरूरत है। 911 या स्थानीय आपातकालीन नंबर पर तुरंत कॉल करें या स्ट्रोक के पहले लक्षणों पर तत्काल चिकित्सा देखभाल प्राप्त करें।
जिन लोगों में स्ट्रोक के लक्षण हैं, उन्हें जल्द से जल्द अस्पताल पहुंचने की जरूरत है।
- यदि स्ट्रोक रक्त के थक्के के कारण होता है, तो थक्के को भंग करने के लिए एक थक्का-नाशक दवा दी जा सकती है।
- प्रभावी होने के लिए, इस उपचार को लक्षण पहली बार शुरू होने के 3 से 4 1/2 घंटे के भीतर शुरू कर देना चाहिए। जितनी जल्दी यह उपचार शुरू किया जाता है, अच्छे परिणाम की संभावना उतनी ही अधिक होती है।
अस्पताल में दिए जाने वाले अन्य उपचार स्ट्रोक के कारण पर निर्भर करते हैं। इनमें शामिल हो सकते हैं:
- हेपरिन, वार्फरिन (कौमडिन), एस्पिरिन, या क्लॉपिडोग्रेल (प्लाविक्स) जैसे रक्त पतले
- उच्च रक्तचाप, मधुमेह और उच्च कोलेस्ट्रॉल जैसे जोखिम कारकों को नियंत्रित करने के लिए दवा
- लक्षणों को दूर करने या अधिक स्ट्रोक को रोकने के लिए विशेष प्रक्रियाएं या सर्जरी
- पोषक तत्व और तरल पदार्थ
भौतिक चिकित्सा, व्यावसायिक चिकित्सा, भाषण चिकित्सा, और निगलने की चिकित्सा सभी अस्पताल में शुरू होंगी। यदि व्यक्ति को निगलने में गंभीर समस्या है, तो पेट में एक फीडिंग ट्यूब (गैस्ट्रोस्टोमी ट्यूब) की आवश्यकता होगी।
एक स्ट्रोक के बाद उपचार का लक्ष्य आपको जितना संभव हो उतना कार्य ठीक करने और भविष्य के स्ट्रोक को रोकने में मदद करना है।
आपके स्ट्रोक से रिकवरी तब शुरू होगी जब आप अस्पताल में या किसी पुनर्वास केंद्र में होंगे। जब आप अस्पताल या केंद्र से घर जाएंगे तो यह जारी रहेगा। घर जाने के बाद अपने स्वास्थ्य देखभाल प्रदाता से संपर्क करना सुनिश्चित करें।
अमेरिकन स्ट्रोक एसोसिएशन से सहायता और संसाधन उपलब्ध हैं - www.stroke.org/en/help-and-support।
एक व्यक्ति स्ट्रोक के बाद कितना अच्छा करता है यह इस पर निर्भर करता है:
- स्ट्रोक के प्रकार
- मस्तिष्क के ऊतकों को कितना नुकसान होता है
- शरीर के कौन से कार्य प्रभावित हुए हैं
- कितनी जल्दी इलाज दिया जाता है
चलने, सोचने और बात करने में अक्सर एक स्ट्रोक के बाद हफ्तों से महीनों में सुधार होता है।
बहुत से लोग जिन्हें स्ट्रोक हुआ है, उनके स्ट्रोक के बाद के महीनों या वर्षों में सुधार होता रहेगा।
आधे से अधिक लोग जिन्हें स्ट्रोक है, वे काम करने और घर पर रहने में सक्षम हैं। दूसरे खुद की देखभाल करने में सक्षम नहीं हैं।
यदि थक्का-रोधी दवाओं से उपचार सफल होता है, तो स्ट्रोक के लक्षण दूर हो सकते हैं। हालांकि, लोग अक्सर इन दवाओं को प्राप्त करने के लिए अस्पताल नहीं पहुंचते हैं, या वे स्वास्थ्य की स्थिति के कारण इन दवाओं को नहीं ले सकते हैं।
जिन लोगों को रक्त के थक्के (इस्केमिक स्ट्रोक) से स्ट्रोक होता है, उनके मस्तिष्क में रक्तस्राव (रक्तस्रावी स्ट्रोक) से स्ट्रोक वाले लोगों की तुलना में जीवित रहने की बेहतर संभावना होती है।
पहले स्ट्रोक के बाद के हफ्तों या महीनों के दौरान दूसरे स्ट्रोक का जोखिम सबसे अधिक होता है। इस अवधि के बाद जोखिम कम होने लगता है।
स्ट्रोक एक मेडिकल इमरजेंसी है जिसका तुरंत इलाज किया जाना चाहिए। संक्षिप्त नाम F.A.S.T. स्ट्रोक के संकेतों को याद रखने का एक आसान तरीका है और अगर आपको लगता है कि स्ट्रोक हुआ है तो क्या करें। सबसे महत्वपूर्ण कार्रवाई आपातकालीन सहायता के लिए तुरंत 911 या स्थानीय आपातकालीन नंबर पर कॉल करना है।
तेज। के लिए खड़ा है:
- चेहरा। व्यक्ति को मुस्कुराने के लिए कहें। जांचें कि क्या चेहरे का एक हिस्सा झुक गया है।
- आर्म्स। व्यक्ति को दोनों हाथ ऊपर उठाने के लिए कहें। देखें कि क्या एक हाथ नीचे की ओर जाता है।
- भाषण। व्यक्ति को एक साधारण वाक्य दोहराने के लिए कहें। जाँच करें कि क्या शब्द गलत हैं और क्या वाक्य सही ढंग से दोहराया गया है।
- समय। यदि कोई व्यक्ति इनमें से कोई भी लक्षण दिखाता है, तो समय आवश्यक है। जितनी जल्दी हो सके अस्पताल पहुंचना जरूरी है। 911 या स्थानीय आपातकालीन नंबर पर कॉल करें। तेजी से कार्य।
अपने स्ट्रोक जोखिम कारकों को कम करने से आपके स्ट्रोक होने की संभावना कम हो जाती है।
रक्त धमनी का रोग; सीवीए; मस्तिष्क रोधगलन; मस्तिष्कीय रक्तस्राव; इस्कीमिक आघात; स्ट्रोक - इस्केमिक; दिमाग का आघात; स्ट्रोक - रक्तस्रावी; कैरोटिड धमनी - स्ट्रोक
- एंजियोप्लास्टी और स्टेंट प्लेसमेंट - कैरोटिड धमनी - डिस्चार्ज
- हृदय रोग होने पर सक्रिय रहना
- ब्रेन एन्यूरिज्म रिपेयर - डिस्चार्ज
- मक्खन, मार्जरीन, और खाना पकाने के तेल
- मांसपेशियों की लोच या ऐंठन की देखभाल
- कैरोटिड धमनी की सर्जरी - डिस्चार्ज
- वाचाघात के साथ किसी के साथ संवाद करना
- डिसरथ्रिया वाले किसी व्यक्ति के साथ संचार करना
- कब्ज - स्वयं की देखभाल
- मनोभ्रंश और ड्राइविंग
- मनोभ्रंश - व्यवहार और नींद की समस्या
- मनोभ्रंश - दैनिक देखभाल
- डिमेंशिया - घर में सुरक्षित रखना
- डिमेंशिया - अपने डॉक्टर से क्या पूछें what
- बीमार होने पर अतिरिक्त कैलोरी खाना - वयस्क
- सिरदर्द - अपने डॉक्टर से क्या पूछें
- उच्च रक्तचाप - अपने डॉक्टर से क्या पूछें
- गिरने से रोकना
- स्ट्रोक - डिस्चार्ज
- निगलने में समस्या
 दिमाग
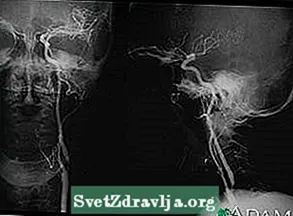
दिमाग कैरोटिड स्टेनोसिस - बाईं धमनी का एक्स-रे
कैरोटिड स्टेनोसिस - बाईं धमनी का एक्स-रे कैरोटिड स्टेनोसिस - दाहिनी धमनी का एक्स-रे
कैरोटिड स्टेनोसिस - दाहिनी धमनी का एक्स-रे आघात
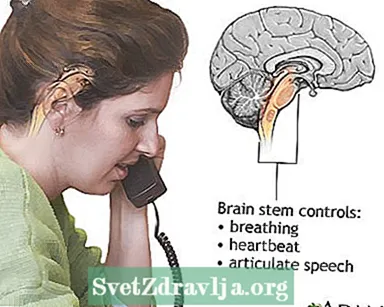
आघात ब्रेनस्टेम फंक्शन
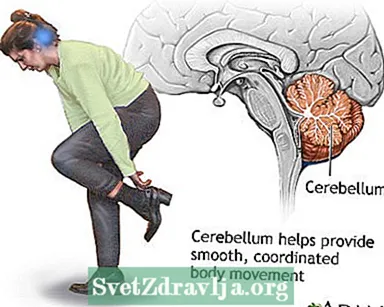
ब्रेनस्टेम फंक्शन सेरिबैलम - कार्य
सेरिबैलम - कार्य विलिस का सर्कल
विलिस का सर्कल वाम मस्तिष्क गोलार्द्ध - कार्य
वाम मस्तिष्क गोलार्द्ध - कार्य दायां मस्तिष्क गोलार्द्ध - कार्य
दायां मस्तिष्क गोलार्द्ध - कार्य Endarterectomy
Endarterectomy धमनियों में पट्टिका निर्माण
धमनियों में पट्टिका निर्माण स्ट्रोक - श्रृंखला
स्ट्रोक - श्रृंखला कैरोटिड विच्छेदन
कैरोटिड विच्छेदन
बिलर जे, रुलैंड एस, श्नेक एमजे। इस्केमिक सेरेब्रोवास्कुलर रोग। डारॉफ आरबी में, जानकोविच जे, मैजियोटा जेसी, पोमेरॉय एसएल, एड। क्लिनिकल प्रैक्टिस में ब्रैडली का न्यूरोलॉजी. 7 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; २०१६: अध्याय ६५।
क्रोको टीजे, मेयरर डब्ल्यूजे। आघात। इन: वॉल्स आरएम, हॉकबर्गर आरएस, गॉश-हिल एम, एड। रोसेन की आपातकालीन चिकित्सा: अवधारणाएं और नैदानिक अभ्यास. 9वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; 2018: अध्याय 91।
जनवरी सीटी, वान एलएस, अल्परट जेएस, एट अल। 2014 एएचए / एसीसी / एचआरएस दिशानिर्देश अलिंद फिब्रिलेशन वाले रोगियों के प्रबंधन के लिए: कार्यकारी सारांश: अमेरिकन कॉलेज ऑफ कार्डियोलॉजी / अमेरिकन हार्ट एसोसिएशन टास्क फोर्स ऑन प्रैक्टिस गाइडलाइंस एंड द हार्ट रिदम सोसाइटी की एक रिपोर्ट। प्रसार. 2014;130(23):2071-2104। पीएमआईडी: 24682348 pubmed.ncbi.nlm.nih.gov/24682348/।
जनवरी सीटी, वान एलएस, कल्किन्स एच, एट अल। 2019 एएचए/एसीसी/एचआरएस फोकस्ड 2014 एएचए/एसीसी/एचआरएस गाइडलाइन फॉर एट्रियल फिब्रिलेशन वाले मरीजों के प्रबंधन के लिए अपडेटेड: अमेरिकन कॉलेज ऑफ कार्डियोलॉजी/अमेरिकन हार्ट एसोसिएशन टास्क फोर्स ऑन प्रैक्टिस गाइडलाइंस एंड द हार्ट रिदम सोसाइटी की एक रिपोर्ट। जे एएम कोल कार्डियोल. 2019;74(1):104-132. पीएमआईडी: 30703431 pubmed.ncbi.nlm.nih.gov/30703431/।
मेस्चिया जेएफ, बुशनेल सी, बोडेन-अल्बाला बी, एट अल। स्ट्रोक की प्राथमिक रोकथाम के लिए दिशानिर्देश: अमेरिकन हार्ट एसोसिएशन/अमेरिकन स्ट्रोक एसोसिएशन से स्वास्थ्य पेशेवरों के लिए एक बयान। आघात. 2014;45(12):3754-3832। पीएमआईडी: 25355838 www.ncbi.nlm.nih.gov/pubmed/25355838।
पॉवर्स डब्ल्यूजे, राबिनस्टीन एए, एकर्सन टी, एट अल ; अमेरिकन हार्ट एसोसिएशन स्ट्रोक काउंसिल। तीव्र इस्केमिक स्ट्रोक वाले रोगियों के प्रारंभिक प्रबंधन के लिए 2018 दिशानिर्देश: अमेरिकन हार्ट एसोसिएशन / अमेरिकन स्ट्रोक एसोसिएशन के स्वास्थ्य पेशेवरों के लिए एक दिशानिर्देश। आघात. 2018;49(3):e46-e110. पीएमआईडी: 29367334 pubmed.ncbi.nlm.nih.gov/29367334/।
रीगल बी, मोजर डीके, बक एचजी, एट अल ; कार्डियोवास्कुलर और स्ट्रोक नर्सिंग पर अमेरिकन हार्ट एसोसिएशन काउंसिल; परिधीय संवहनी रोग पर परिषद; और देखभाल और परिणाम अनुसंधान की गुणवत्ता पर परिषद। हृदय रोग और स्ट्रोक की रोकथाम और प्रबंधन के लिए स्व-देखभाल: अमेरिकन हार्ट एसोसिएशन के स्वास्थ्य पेशेवरों के लिए एक वैज्ञानिक वक्तव्य। जे एम हार्ट एसोसिएशन. 2017;6(9)। पीआईआई: ई006997। पीएमआईडी: 28860232 pubmed.ncbi.nlm.nih.gov/28860232/।
वेन टी, लिंडसे एमपी, कोटे आर, एट अल। कनाडाई स्ट्रोक सर्वोत्तम अभ्यास अनुशंसाएं: स्ट्रोक की माध्यमिक रोकथाम, छठे संस्करण अभ्यास दिशानिर्देश, अद्यतन 2017। इंट जे स्ट्रोक। 2018;13(4):420-443। पीएमआईडी: 29171361pubmed.ncbi.nlm.nih.gov/29171361/।
वेल्टन पीके, केरी आरएम, एरोनो डब्ल्यूएस, एट अल। 2017 एसीसी/एएचए/एएपीए/एबीसी/एसीपीएम/एजीएस/एपीएचए/एएसएच/एएसपीसी/एनएमए/पीसीएनए वयस्कों में उच्च रक्तचाप की रोकथाम, पता लगाने, मूल्यांकन और प्रबंधन के लिए दिशानिर्देश: अमेरिकन कॉलेज ऑफ कार्डियोलॉजी/अमेरिकन की एक रिपोर्ट क्लिनिकल प्रैक्टिस दिशानिर्देशों पर हार्ट एसोसिएशन टास्क फोर्स। जे एम कोल कार्डियोल। २०१८;७१(१९):ई१२७-ई२४८। पीएमआईडी: 29146535 pubmed.ncbi.nlm.nih.gov/29146535/।
विल्सन पीडब्ल्यूएफ, पोलोन्स्की टीएस, मिडेमा एमडी, खेरा ए, कोसिंस्की एएस, कुविन जेटी। रक्त कोलेस्ट्रॉल के प्रबंधन पर 2018 एएचए/एसीसी/एएसीवीपीआर/एएपीए/एबीसी/एसीपीएम/एडीए/एजीएस/एपीएचए/एएसपीसी/एनएलए/पीसीएनए दिशानिर्देश के लिए व्यवस्थित समीक्षा: अमेरिकन कॉलेज ऑफ कार्डियोलॉजी/अमेरिकन हार्ट एसोसिएशन टास्क फोर्स का एपोर्ट ऑन नैदानिक अभ्यास दिशानिर्देश [प्रकाशित सुधार जे एम कोल कार्डियोल में दिखाई देता है। 2019 जून 25;73(24):3242]। जे एम कोल कार्डियोल। 2019;73(24):3210-3227। पीएमआईडी: ३०४२३३९४ pubmed.ncbi.nlm.nih.gov/30423394/।
विंस्टीन सीजे, स्टीन जे, एरिना आर, एट अल। वयस्क स्ट्रोक पुनर्वास और पुनर्प्राप्ति के लिए दिशानिर्देश: अमेरिकन हार्ट एसोसिएशन/अमेरिकन स्ट्रोक एसोसिएशन से स्वास्थ्य पेशेवरों के लिए एक दिशानिर्देश। आघात। २०१६;४७(६):ई९८-ई१६९। पीएमआईडी: 27145936 pubmed.ncbi.nlm.nih.gov/27145936/।

