गहरी नस घनास्रता

डीप वेन थ्रॉम्बोसिस (डीवीटी) एक ऐसी स्थिति है जो तब होती है जब शरीर के एक हिस्से के अंदर एक नस में रक्त का थक्का बन जाता है। यह मुख्य रूप से निचले पैर और जांघ में बड़ी नसों को प्रभावित करता है, लेकिन अन्य गहरी नसों में हो सकता है, जैसे बाहों और श्रोणि में।
डीवीटी 60 वर्ष से अधिक उम्र के वयस्कों में सबसे आम है। लेकिन यह किसी भी उम्र में हो सकता है। जब एक थक्का टूट जाता है और रक्तप्रवाह में चला जाता है, तो इसे एम्बोलिज्म कहा जाता है। मस्तिष्क, फेफड़े, हृदय या किसी अन्य क्षेत्र में रक्त वाहिकाओं में एम्बोलिज्म फंस सकता है, जिससे गंभीर क्षति हो सकती है।
रक्त के थक्के तब बन सकते हैं जब कुछ धीमा हो जाता है या नसों में रक्त का प्रवाह बदल जाता है। जोखिम कारकों में शामिल हैं:
- एक पेसमेकर कैथेटर जिसे कमर में नस के माध्यम से पारित किया गया है
- बिस्तर पर आराम करना या बहुत देर तक एक ही स्थिति में बैठना, जैसे कि हवाई यात्रा
- रक्त के थक्कों का पारिवारिक इतिहास
- श्रोणि या पैरों में फ्रैक्चर
- पिछले 6 महीनों के भीतर जन्म देना
- गर्भावस्था
- मोटापा
- हाल की सर्जरी (आमतौर पर कूल्हे, घुटने या महिला पेल्विक सर्जरी)
- अस्थि मज्जा द्वारा बहुत अधिक रक्त कोशिकाएं बनाई जा रही हैं, जिससे रक्त सामान्य से अधिक गाढ़ा हो जाता है (पॉलीसिथेमिया वेरा)
- रक्त वाहिका में एक स्थायी (दीर्घकालिक) कैथेटर होना
किसी ऐसे व्यक्ति में रक्त के थक्के बनने की संभावना अधिक होती है, जिसे कुछ समस्याएं या विकार हैं, जैसे:
- कैंसर
- कुछ ऑटोइम्यून विकार, जैसे ल्यूपस
- धूम्रपान करना
- ऐसी स्थितियां जो रक्त के थक्कों को विकसित करने की अधिक संभावना बनाती हैं
- एस्ट्रोजेन या गर्भनिरोधक गोलियां लेना (धूम्रपान के साथ यह जोखिम और भी अधिक है)
यात्रा करते समय लंबे समय तक बैठे रहने से डीवीटी का खतरा बढ़ सकता है। यह सबसे अधिक संभावना है जब आपके पास ऊपर सूचीबद्ध एक या अधिक जोखिम कारक भी हों।
डीवीटी मुख्य रूप से निचले पैर और जांघ में बड़ी नसों को प्रभावित करता है, जो अक्सर शरीर के एक तरफ होता है। थक्का रक्त प्रवाह को अवरुद्ध कर सकता है और इसका कारण बन सकता है:
- त्वचा के रंग में परिवर्तन (लालिमा)
- पैर में दर्द
- पैर की सूजन (एडिमा)
- त्वचा जो छूने पर गर्म महसूस होती है
आपका स्वास्थ्य देखभाल प्रदाता एक शारीरिक परीक्षा करेगा। परीक्षा में लाल, सूजा हुआ या कोमल पैर दिखाई दे सकता है।
डीवीटी का निदान करने के लिए अक्सर पहले किए जाने वाले दो परीक्षण हैं:
- डी-डिमर रक्त परीक्षण
- चिंता के क्षेत्र की डॉपलर अल्ट्रासाउंड परीक्षा
यदि रक्त का थक्का श्रोणि में है, जैसे कि गर्भावस्था के बाद, तो पैल्विक एमआरआई किया जा सकता है।
यह जांचने के लिए रक्त परीक्षण किया जा सकता है कि क्या आपके पास रक्त के थक्के बनने की संभावना बढ़ गई है, जिसमें शामिल हैं:
- सक्रिय प्रोटीन सी प्रतिरोध (फैक्टर वी लीडेन उत्परिवर्तन के लिए जांच)
- एंटीथ्रोम्बिन III स्तर
- एंटीफॉस्फोलिपिड एंटीबॉडी
- पूर्ण रक्त गणना (सीबीसी)
- उत्परिवर्तन की तलाश के लिए आनुवंशिक परीक्षण जो आपको रक्त के थक्कों को विकसित करने की अधिक संभावना बनाते हैं, जैसे कि प्रोथ्रोम्बिन G20210A उत्परिवर्तन
- ल्यूपस थक्कारोधी
- प्रोटीन सी और प्रोटीन एस स्तर
आपका प्रदाता आपको आपके रक्त को पतला करने के लिए दवा देगा (जिसे एक थक्कारोधी कहा जाता है)। यह अधिक थक्कों को बनने से या पुराने को बड़ा होने से रोकेगा।
हेपरिन अक्सर आपको मिलने वाली पहली दवा होती है।
- यदि हेपरिन एक नस (IV) के माध्यम से दिया जाता है, तो आपको अस्पताल में रहना चाहिए। हालांकि, ज्यादातर लोगों का इलाज बिना अस्पताल में रुके ही किया जा सकता है।
- कम आणविक भार हेपरिन आपकी त्वचा के नीचे इंजेक्शन द्वारा दिन में एक या दो बार दिया जा सकता है। यदि आपको इस प्रकार के हेपरिन निर्धारित किए गए हैं, तो आपको अस्पताल में लंबे समय तक या बिल्कुल भी रहने की आवश्यकता नहीं हो सकती है।
हेपरिन के साथ एक प्रकार की रक्त को पतला करने वाली दवा वारफारिन (कौमडिन या जेंटोवेन) शुरू की जा सकती है। Warfarin मुंह से लिया जाता है। पूरी तरह से काम करने में कई दिन लग जाते हैं।
ब्लड थिनर का एक अन्य वर्ग वारफारिन की तुलना में अलग तरह से काम करता है। दवाओं के इस वर्ग के उदाहरणों में, जिन्हें डायरेक्ट ओरल एंटीकोआगुलंट्स (DOAC) कहा जाता है, में रिवरोक्सबैन (Xarelto), एपिक्सबैन (एलिकिस), दबीगट्रान (प्रैडैक्स), और एडोक्सबैन (सवेसा) शामिल हैं। ये दवाएं हेपरिन के समान काम करती हैं और हेपरिन के स्थान पर तुरंत उपयोग की जा सकती हैं। आपका प्रदाता तय करेगा कि आपके लिए कौन सी दवा सही है।
सबसे अधिक संभावना है कि आप कम से कम 3 महीने तक ब्लड थिनर ले सकते हैं। कुछ लोग इसे अधिक समय लेते हैं, या यहां तक कि अपने शेष जीवन के लिए, दूसरे थक्के के लिए उनके जोखिम के आधार पर।
जब आप रक्त को पतला करने वाली दवा ले रहे होते हैं, तो आपके द्वारा हमेशा की गई गतिविधियों से भी आपको रक्तस्राव होने की संभावना अधिक होती है। अगर आप घर पर ब्लड थिनर ले रहे हैं:
- दवा वैसे ही लें जैसे आपके प्रदाता ने इसे निर्धारित किया है।
- प्रदाता से पूछें कि अगर आपको एक खुराक याद आती है तो क्या करना चाहिए।
- यह सुनिश्चित करने के लिए कि आप सही खुराक ले रहे हैं, अपने प्रदाता द्वारा सलाह के अनुसार रक्त परीक्षण करवाएं। इन परीक्षणों की आमतौर पर वार्फरिन के साथ आवश्यकता होती है।
- जानें कि अन्य दवाएं कैसे लें और कब खाएं।
- दवा के कारण होने वाली समस्याओं को देखने का तरीका जानें।
दुर्लभ मामलों में, आपको एंटीकोआगुलंट्स के बजाय या इसके अतिरिक्त सर्जरी की आवश्यकता हो सकती है। सर्जरी में शामिल हो सकते हैं:
- रक्त के थक्कों को फेफड़ों में जाने से रोकने के लिए शरीर की सबसे बड़ी नस में एक फिल्टर लगाना
- नस से एक बड़े रक्त के थक्के को हटाना या थक्का-नाशक दवाओं का इंजेक्शन लगाना
अपने डीवीटी के इलाज के लिए आपको दिए गए किसी भी अन्य निर्देशों का पालन करें।
डीवीटी अक्सर बिना किसी समस्या के चला जाता है, लेकिन स्थिति वापस आ सकती है। लक्षण तुरंत प्रकट हो सकते हैं या आप उन्हें 1 या अधिक वर्षों तक विकसित नहीं कर सकते हैं। DVT के दौरान और बाद में कंप्रेशन स्टॉकिंग्स पहनने से इस समस्या को रोकने में मदद मिल सकती है।
डीवीटी की जटिलताओं में शामिल हो सकते हैं:
- घातक फुफ्फुसीय अन्त: शल्यता (जांघ में रक्त के थक्के निचले पैर या शरीर के अन्य भागों में रक्त के थक्कों की तुलना में फेफड़ों में टूटने और यात्रा करने की अधिक संभावना है)
- लगातार दर्द और सूजन (पोस्ट-फ्लेबिटिक या पोस्ट-थ्रोम्बोटिक सिंड्रोम)
- वैरिकाज - वेंस
- गैर-उपचार अल्सर (कम आम)
- त्वचा के रंग में परिवर्तन
यदि आपके पास डीवीटी के लक्षण हैं तो अपने प्रदाता को कॉल करें।
यदि आपके पास डीवीटी है और आप विकसित होते हैं तो आपातकालीन कक्ष में जाएँ या स्थानीय आपातकालीन नंबर (जैसे 911) पर कॉल करें:
- छाती में दर्द
- खूनी खाँसी
- सांस लेने मे तकलीफ
- बेहोशी
- होश खो देना
- अन्य गंभीर लक्षण
डीवीटी को रोकने के लिए:
- लंबी हवाई यात्राओं, कार यात्राओं और अन्य स्थितियों में जब आप लंबे समय तक बैठे या लेटे रहते हैं, तो अक्सर अपने पैरों को हिलाएँ।
- आपके प्रदाता द्वारा निर्धारित रक्त को पतला करने वाली दवाएं लें।
- धूम्रपान मत करो। अगर आपको छोड़ने में मदद चाहिए तो अपने प्रदाता से बात करें।
डीवीटी; पैरों में खून का थक्का; थ्रोम्बोम्बोलिज़्म; पोस्ट-फ्लेबिटिक सिंड्रोम; पोस्ट-थ्रोम्बोटिक सिंड्रोम; शिरापरक - डीवीटी
- गहरी शिरा घनास्त्रता - निर्वहन
- Warfarin (Coumadin, Jantoven) लेना - अपने डॉक्टर से क्या पूछें
- वारफारिन (कौमडिन) लेना
 गहरी शिरापरक घनास्त्रता - इलियोफेमोरल
गहरी शिरापरक घनास्त्रता - इलियोफेमोरल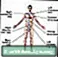 गहरी नसें
गहरी नसें शिरापरक रक्त का थक्का
शिरापरक रक्त का थक्का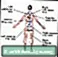 गहरी नसें
गहरी नसें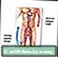 शिरापरक घनास्त्रता - श्रृंखला
शिरापरक घनास्त्रता - श्रृंखला
केरोन सी, एक्ल ईए, ओरनेलस जे, एट अल। वीटीई रोग के लिए एंटीथ्रॉम्बोटिक थेरेपी: चेस्ट दिशानिर्देश और विशेषज्ञ पैनल रिपोर्ट। छाती. २०१६;१४९(२):३१५-३५२। पीएमआईडी: 26867832 pubmed.ncbi.nlm.nih.gov/26867832/।
क्लाइन जेए। फुफ्फुसीय अन्त: शल्यता और गहरी शिरा घनास्त्रता। इन: वॉल्स आरएम, हॉकबर्गर आरएस, गॉश-हिल एम, एड। रोसेन की आपातकालीन चिकित्सा: अवधारणाएं और नैदानिक अभ्यास. 9वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; 2018: अध्याय 78।
लॉकहार्ट एमई, उम्फ्रे एचआर, वेबर टीएम, रॉबिन एमएल। परिधीय वाहिकाओं। इन: रुमैक सीएम, लेविन डी, एड। डायग्नोस्टिक अल्ट्रासाउंड. 5 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; 2018: अध्याय 27.
सीगल डी, लिम डब्ल्यू। शिरापरक थ्रोम्बोइम्बोलिज्म। इन: हॉफमैन आर, बेंज ईजे, सिल्बरस्टीन एलई, एट अल, एड। रुधिर विज्ञान: मूल सिद्धांत और अभ्यास. 7 वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; 2018: अध्याय 142।

