प्रोस्टेट कैंसर
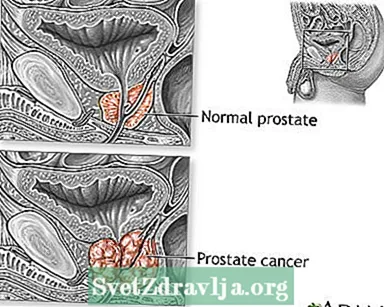
प्रोस्टेट कैंसर वह कैंसर है जो प्रोस्टेट ग्रंथि में शुरू होता है। प्रोस्टेट एक छोटी, अखरोट के आकार की संरचना है जो एक आदमी की प्रजनन प्रणाली का हिस्सा बनाती है। यह मूत्रमार्ग के चारों ओर लपेटता है, वह ट्यूब जो मूत्र को शरीर से बाहर निकालती है।
प्रोस्टेट कैंसर 75 वर्ष से अधिक आयु के पुरुषों में कैंसर से मृत्यु का सबसे आम कारण है। 40 वर्ष से कम उम्र के पुरुषों में प्रोस्टेट कैंसर शायद ही कभी पाया जाता है।
उच्च जोखिम वाले लोगों में शामिल हैं:
- अफ्रीकी अमेरिकी पुरुष, जो हर उम्र में इस कैंसर के विकसित होने की अधिक संभावना रखते हैं
- 60 वर्ष से अधिक आयु के पुरुष
- जिन पुरुषों के पिता या भाई को प्रोस्टेट कैंसर है
जोखिम में अन्य लोगों में शामिल हैं:
- एजेंट ऑरेंज के आसपास रहने वाले पुरुष
- वे पुरुष जो उच्च वसा वाले आहार खाते हैं, विशेष रूप से पशु वसा
- मोटे पुरुष
मांस (शाकाहारी) नहीं खाने वाले लोगों में प्रोस्टेट कैंसर कम होता है।
लगभग सभी पुरुषों में एक आम समस्या जैसे-जैसे वे बड़े होते हैं, एक बढ़ी हुई प्रोस्टेट है। इसे सौम्य प्रोस्टेटिक हाइपरप्लासिया या बीपीएच कहा जाता है। यह आपके प्रोस्टेट कैंसर के खतरे को नहीं बढ़ाता है। लेकिन, यह आपके प्रोस्टेट-विशिष्ट एंटीजन (पीएसए) रक्त परीक्षण के परिणाम को बढ़ा सकता है।
प्रारंभिक प्रोस्टेट कैंसर के साथ, अक्सर कोई लक्षण नहीं होते हैं।
प्रोस्टेट कैंसर के लिए पुरुषों की जांच के लिए पीएसए रक्त परीक्षण किया जा सकता है। अक्सर, कोई भी लक्षण होने से पहले पीएसए का स्तर बढ़ जाता है।
नीचे सूचीबद्ध लक्षण प्रोस्टेट कैंसर के साथ हो सकते हैं क्योंकि यह प्रोस्टेट में बड़ा हो जाता है। ये लक्षण अन्य प्रोस्टेट समस्याओं के कारण भी हो सकते हैं:
- मूत्र प्रवाह की देरी या धीमी शुरुआत
- ड्रिब्लिंग या पेशाब का रिसाव, सबसे अधिक बार पेशाब करने के बाद
- धीमी मूत्र धारा
- पेशाब करते समय तनाव होना, या पूरा पेशाब खाली न कर पाना
- मूत्र या वीर्य में रक्त
जब कैंसर फैल गया है, तो हड्डी में दर्द या कोमलता हो सकती है, जो अक्सर पीठ के निचले हिस्से और श्रोणि की हड्डियों में होती है।
एक असामान्य डिजिटल रेक्टल परीक्षा प्रोस्टेट कैंसर का एकमात्र संकेत हो सकता है।
आपको प्रोस्टेट कैंसर है या नहीं यह बताने के लिए बायोप्सी की जरूरत होती है। बायोप्सी प्रोस्टेट से ऊतक का एक नमूना निकालने की एक प्रक्रिया है। सैंपल को जांच के लिए लैब में भेजा जाता है। यह आपके डॉक्टर के कार्यालय में किया जाएगा।
आपका डॉक्टर बायोप्सी की सिफारिश कर सकता है यदि:
- आपके पास एक उच्च पीएसए स्तर है
- एक डिजिटल रेक्टल परीक्षा से एक कठोर या असमान सतह का पता चलता है
बायोप्सी परिणाम को ग्लीसन ग्रेड और ग्लीसन स्कोर कहा जाता है, का उपयोग करके रिपोर्ट किया जाता है।
ग्लीसन ग्रेड आपको बताता है कि कैंसर कितनी तेजी से फैल सकता है। यह ट्यूमर को 1 से 5 के पैमाने पर ग्रेड करता है। आपको एक बायोप्सी नमूने में कैंसर के विभिन्न ग्रेड हो सकते हैं। दो सबसे आम ग्रेड एक साथ जोड़े जाते हैं। यह आपको ग्लीसन स्कोर देता है। आपका ग्लीसन स्कोर जितना अधिक होगा, प्रोस्टेट से परे कैंसर फैलने की संभावना उतनी ही अधिक होगी:
- स्कोर 2 से 6: निम्न-श्रेणी का प्रोस्टेट कैंसर।
- स्कोर 7: इंटरमीडिएट- (या बीच में) ग्रेड कैंसर। अधिकांश प्रोस्टेट कैंसर इसी समूह में आते हैं।
- स्कोर 8 से 10: उच्च श्रेणी का कैंसर।
एक और ग्रेडिंग सिस्टम, 5 ग्रेड ग्रुप सिस्टम यह वर्णन करने का बेहतर काम करता है कि कैंसर कैसे व्यवहार करेगा और उपचार के प्रति प्रतिक्रिया करेगा:
- ग्रेड समूह 1: ग्लीसन स्कोर 6 या उससे कम (निम्न-श्रेणी का कैंसर)
- ग्रेड समूह 2: ग्लीसन स्कोर 3 + 4 = 7 (मध्यम श्रेणी का कैंसर)
- ग्रेड समूह 3: ग्लीसन स्कोर 4 + 3 = 7 (मध्यम श्रेणी का कैंसर)
- ग्रेड समूह 4: ग्लीसन स्कोर 8 (उच्च ग्रेड कैंसर)
- ग्रेड ग्रुप 5: ग्लीसन स्कोर 9 से 10 (हाई-ग्रेड कैंसर)
एक निचला समूह एक उच्च समूह की तुलना में सफल उपचार के बेहतर अवसर का संकेत देता है। एक उच्च समूह का मतलब है कि अधिक कैंसर कोशिकाएं सामान्य कोशिकाओं से अलग दिखती हैं। एक उच्च समूह का मतलब यह भी है कि ट्यूमर के आक्रामक रूप से फैलने की अधिक संभावना है।
कैंसर फैल गया है या नहीं यह निर्धारित करने के लिए निम्नलिखित परीक्षण किए जा सकते हैं:
- सीटी स्कैन
- बोन स्कैन
- एमआरआई स्कैन
पीएसए रक्त परीक्षण का उपयोग उपचार के बाद आपके कैंसर की निगरानी के लिए भी किया जाएगा।
उपचार कई बातों पर निर्भर करता है, जिसमें आपका ग्लीसन स्कोर और आपका संपूर्ण स्वास्थ्य शामिल है। आपका डॉक्टर आपके साथ आपके उपचार के विकल्पों पर चर्चा करेगा।
यदि कैंसर प्रोस्टेट ग्रंथि के बाहर नहीं फैला है, तो सामान्य उपचारों में शामिल हैं:
- सर्जरी (कट्टरपंथी प्रोस्टेटक्टोमी)
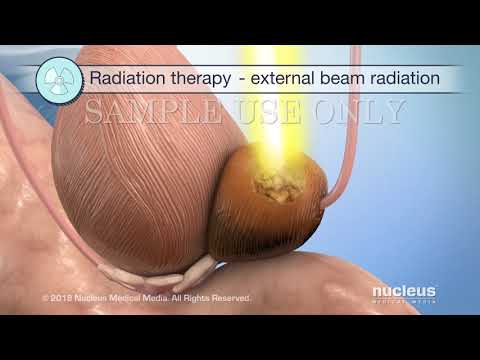
- ब्रैकीथेरेपी और प्रोटॉन थेरेपी सहित विकिरण चिकित्सा
यदि आप बड़े हैं, तो आपका डॉक्टर केवल पीएसए परीक्षणों और बायोप्सी के साथ कैंसर की निगरानी करने की सलाह दे सकता है।
हार्मोन थेरेपी मुख्य रूप से कैंसर के लिए उपयोग की जाती है जो प्रोस्टेट से परे फैल गई है। यह लक्षणों को दूर करने में मदद करता है और कैंसर के आगे विकास और प्रसार को रोकता है। लेकिन यह कैंसर का इलाज नहीं करता है।
यदि प्रोस्टेट कैंसर हार्मोन थेरेपी, सर्जरी, या विकिरण की कोशिश के बाद भी फैलता है, तो उपचार में शामिल हो सकते हैं:
- कीमोथेरपी
- इम्यूनोथेरेपी (कैंसर कोशिकाओं पर हमला करने और मारने के लिए प्रतिरक्षा प्रणाली को ट्रिगर करने वाली दवा)
सर्जरी, रेडिएशन थेरेपी और हार्मोन थेरेपी आपके यौन प्रदर्शन को प्रभावित कर सकते हैं। सर्जरी और रेडिएशन थेरेपी के बाद यूरिन कंट्रोल करने में दिक्कत हो सकती है। अपने स्वास्थ्य देखभाल प्रदाता के साथ अपनी चिंताओं पर चर्चा करें।
प्रोस्टेट कैंसर के इलाज के बाद, आपको यह सुनिश्चित करने के लिए बारीकी से देखा जाएगा कि कैंसर न फैले। इसमें पीएसए रक्त परीक्षण (आमतौर पर हर 3 महीने से 1 वर्ष) सहित नियमित जांच शामिल है।
आप प्रोस्टेट कैंसर सहायता समूह में शामिल होकर बीमारी के तनाव को कम कर सकते हैं। सामान्य अनुभव और समस्याओं वाले अन्य लोगों के साथ साझा करना आपको अकेला महसूस नहीं करने में मदद कर सकता है।
आप कितना अच्छा करते हैं यह इस बात पर निर्भर करता है कि कैंसर प्रोस्टेट ग्रंथि के बाहर फैल गया है या नहीं और जब आपका निदान किया जाता है तो कैंसर कोशिकाएं कितनी असामान्य होती हैं (ग्लीसन स्कोर)।
अगर कैंसर नहीं फैला है तो इलाज संभव है। हार्मोन उपचार जीवित रहने में सुधार कर सकता है, भले ही इलाज संभव न हो।
अपने स्वास्थ्य देखभाल प्रदाता के साथ पीएसए स्क्रीनिंग के फायदे और नुकसान पर चर्चा करें।
प्रोस्टेट कैंसर के खतरे को कम करने के संभावित तरीकों के बारे में अपने प्रदाता से बात करें। इनमें जीवनशैली के उपाय शामिल हो सकते हैं, जैसे आहार और व्यायाम।
प्रोस्टेट कैंसर को रोकने के लिए एफडीए द्वारा अनुमोदित कोई दवा नहीं है।
कैंसर - प्रोस्टेट; बायोप्सी - प्रोस्टेट; प्रोस्टेट बायोप्सी; ग्लीसन स्कोर
- श्रोणि विकिरण - निर्वहन
- प्रोस्टेट ब्रैकीथेरेपी - डिस्चार्ज
- विकिरण चिकित्सा - अपने डॉक्टर से पूछने के लिए प्रश्न
- रेडिकल प्रोस्टेटेक्टॉमी - डिस्चार्ज
 पुरुष प्रजनन शरीर रचना
पुरुष प्रजनन शरीर रचना पुरुष मूत्र पथ
पुरुष मूत्र पथ बीपीएच
बीपीएच प्रोस्टेट कैंसर
प्रोस्टेट कैंसर पीएसए रक्त परीक्षण
पीएसए रक्त परीक्षण प्रोस्टेटेक्टॉमी - श्रृंखला
प्रोस्टेटेक्टॉमी - श्रृंखला प्रोस्टेट (TURP) का ट्रांसयूरेथ्रल रिसेक्शन - श्रृंखला
प्रोस्टेट (TURP) का ट्रांसयूरेथ्रल रिसेक्शन - श्रृंखला
अमेरिकन यूरोलॉजिकल एसोसिएशन की वेबसाइट। प्रोस्टेट कैंसर के प्रीट्रीटमेंट स्टेजिंग और पोस्टट्रीटमेंट मैनेजमेंट के लिए पीएसए टेस्टिंग: 2013 बेस्ट प्रैक्टिस स्टेटमेंट का 2009 का संशोधन। www.auanet.org/guidelines/prostate-specific-antigen-(psa)-best-practice-statement। 5 दिसंबर 2019 को एक्सेस किया गया।
अमेरिकन यूरोलॉजिकल एसोसिएशन की वेबसाइट। प्रोस्टेट कैंसर का जल्दी पता लगाना (2018): क्लिनिकल गाइडलाइन। www.auanet.org/guidelines/prostate-cancer-early-detection-guideline। 22 अगस्त 2019 को एक्सेस किया गया।
राष्ट्रीय कैंसर संस्थान की वेबसाइट। प्रोस्टेट कैंसर उपचार (पीडीक्यू) स्वास्थ्य पेशेवर संस्करण। www.cancer.gov/types/prostate/hp/prostate-treatment-pdq. 20 सितंबर 2019 को अपडेट किया गया। 5 दिसंबर 2019 को एक्सेस किया गया।
राष्ट्रीय व्यापक कैंसर नेटवर्क वेबसाइट। ऑन्कोलॉजी में एनसीसीएन नैदानिक अभ्यास दिशानिर्देश (एनसीसीएन दिशानिर्देश): प्रोस्टेट कैंसर। संस्करण 4.2019। www.nccn.org/professionals/physician_gls/pdf/prostate.pdf। 19 अगस्त 2019 को अपडेट किया गया। 4 सितंबर, 2019 को एक्सेस किया गया।
नेल्सन डब्ल्यूजी, एंटोनारकिस ईएस, कार्टर एचबी, डी मार्जो एएम, डेविस टीएल। प्रोस्टेट कैंसर। इन: नीदरहुबर जेई, आर्मिटेज जो, कस्तान एमबी, डोरोशो जेएच, टेपर जेई, एड। एबेलॉफ़ का क्लिनिकल ऑन्कोलॉजी. छठा संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; 2020:अध्याय 81।
स्टीफेंसन ए जे, क्लेन ईए। महामारी विज्ञान, एटियलजि, और प्रोस्टेट कैंसर की रोकथाम। इन: वेन एजे, कावौसी एलआर, पार्टिन एडब्ल्यू, पीटर्स सीए, एड। कैंपबेल-वॉल्श यूरोलॉजी. 11वां संस्करण। फिलाडेल्फिया, पीए: एल्सेवियर; २०१६: अध्याय १०७।
यूएस प्रिवेंटिव सर्विसेज टास्क फोर्स, ग्रॉसमैन डीसी, करी एसजे, एट अल। प्रोस्टेट कैंसर के लिए स्क्रीनिंग: यूएस प्रिवेंटिव सर्विसेज टास्क फोर्स की सिफारिश का बयान। जामा. 2018;319(18):1901-1913। पीएमआईडी: 29801017 www.ncbi.nlm.nih.gov/pubmed/29801017।